Плечевой сустав наиболее подвижен и подвержен вывихам. При приложении травмирующей силы к плечевому суставу в нем могут возникать переломы, вывихи и подвывихи, особенно у молодых и активных людей. Нестабильность в плечевом суставе может быть классифицирована различными способами, в т. ч, в зависимости от этиологии и патогенеза (травматическая или атравматическая), направления смещения (задняя и передняя) либо на основании остроты процесса (острая либо хроническая).
Окончательное суждение о типе повреждения мягкотканных структур плечевого сустава можно сформировать только на основе артроскопии — введения в полость сустава оптических приборов, позволяющих точно увидеть изменения связок, сухожилий и хрящей. При этом магнитно-резонансная томография МРТ играет важную роль в предоперационной диагностике, так как позволяет травматологу уже на раннем этапе обнаружить различные виды повреждений и правильно спланировать операцию, либо сделать вывод о сохранении консервативного лечения. Расшифровка МРТ плечевого сустава проводится врачами рентгенологами. Получить экспертное мнение по результатам МРТ плечевого сустава можно с помощью сервиса Национальной телерадиологической сети.
Данная статья посвящена разбору наиболее часто встречающихся видов нестабильности плечевого сустава, а также принципам их диагностики с помощью магнитно-резонансной томографии (МРТ). Будет показано, как различные виды повреждения плечевого сустава выглядят на МРТ, разобраны типичные МР-признаки разрывов суставной губы плечевого сустава, повреждения вращательной (ротаторной) манжеты и других видов травмы.
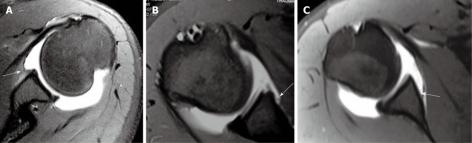
Повреждение вращательной манжеты правого плечевого сустава
-
В зависимости от направления смещения
-
Передняя
-
Задняя
-
Разнонаправленная
-
-
В зависимости от причины
-
Травматическая
-
Атравматическая
-
-
В зависимости от клинического течения
-
Острая
-
Хроническая
-
-
В зависимости от степени выраженности
-
Подвывих
-
Вывих
-
Наиболее часто встречается травматическая передняя нестабильность (ТОБХ/TUBS):
-
Травматическая (Traumatic)
-
Однонаправленная (Unidirectional)
-
С повреждением Банкарта (Bankart)
-
Требующая Хирургического лечения (Surgical)
Этот тип нестабильности встречается чаще всего (по сравнению с разнонаправленной нестабильностью нетравматического характера); в 95% наблюдается именно передняя нестабильность, задняя встречается намного реже.
МРТ анатомия плечевого сустава
Плечевой пояс состоит из трех суставов: плечевого (глено-хумерального), акромиально-ключичного и грудино-ключичного. Плечевой сустав, шаровидный по форме, является наиболее важным из них. Суставная губа, представляющая собой фиброзный хрящ, расположенный по краю суставного отростка лопатки, увеличивает глубину суставной впадины на 2-4 мм (на 50%), а также удлиняет суставную поверхность примерно на 1 см. В норме суставная губа выглядит как треугольная структура, расположенная вблизи края суставной поверхности лопатки, и характеризуется гипоинтенсивным сигналом во всех МР-последовательностях. Стабилизирующий аппарат плечевого сустава представлен сухожилиями вращательной манжеты (динамические стабилизаторы), суставной губой и связками (статические стабилизаторы). Вращательную манжету образуют сухожилия подключичной, подостной, надостной и малой круглой мышц; на МРТ в норме эти сухожилия выглядят гипоинтенсивными на Т1 и Т2 ВИ.
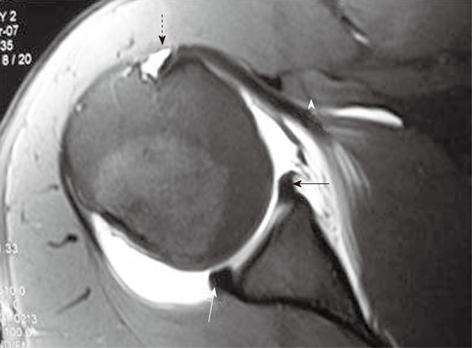
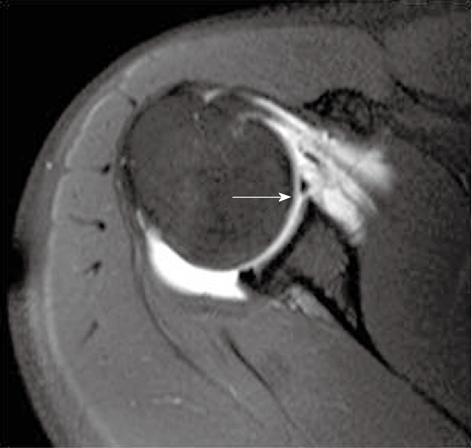
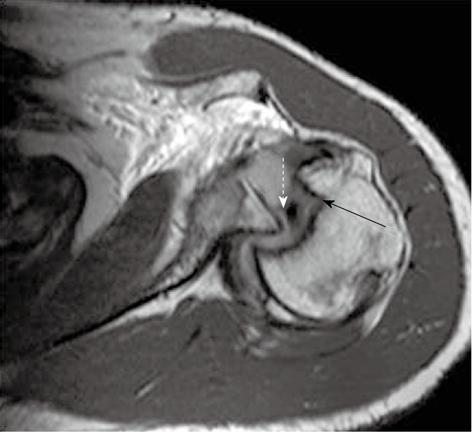
Что можно обнаружить на МРТ плечевого сустава? Передний и задний край суставной губы (прямые стрелки) выглядят как темные (гипоинтенсивные) структуры треугольной формы. Патологически не измененная средняя гленохумеральная связка обозначена стрелкой-указателем. Обратите также внимание на сухожилие длинной головки двуглавой мышцы плеча в межбугорковой борозде и на синовиальную жидкость вокруг него
Плечелопаточные (суставно-плечевые) связки — верхняя, средняя и нижняя, представляют собой утолщенные участки капсулы плечевого сустава. На МРТ в норме они выглядят как гипоинтенсивные тяжи, лучше заметные после введения газа в полость сустава, или при МР-артрографии. Нижняя плечелопаточная связка состоит из двух компонентов (тяжей): переднего (играющего наиважнейшую роль в поддержании стабильности плеча) и заднего. Передняя нижняя часть суставной губы и передний тяж нижней гленохумеральной связки лучше визуализируются на косых аксиальных томограммах в положении абдукции и наружной ротации плеча. Имеются сообщения, что патологические изменения нижней гленохумеральной связки крайне тесно соотносятся с передней нестабильностью плечевого сустава.
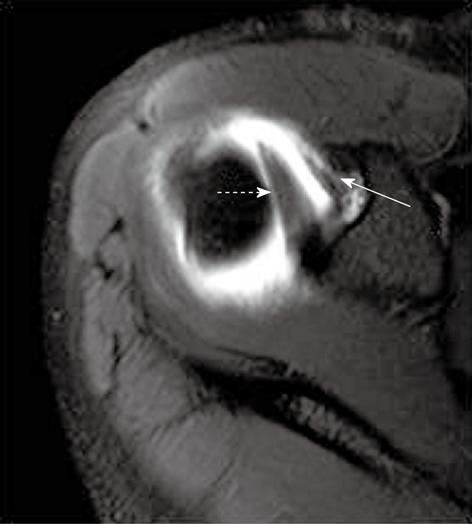
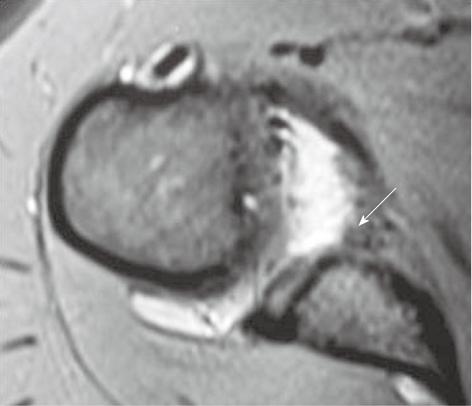
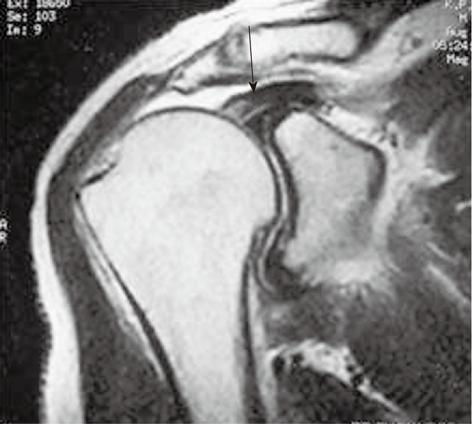
Нормальная МРТ-картина капсулы плечевого сустава. На аксиальной Т1 взвешенной МР-томограмме с жироподавлением визуализируется патологически не измененная верхняя плечелопаточная связка (прямая стрелка), проходящая параллельно поверхности клювовидного отростка и сухожилия длинной головки бицепса (пунктирная стрелка)
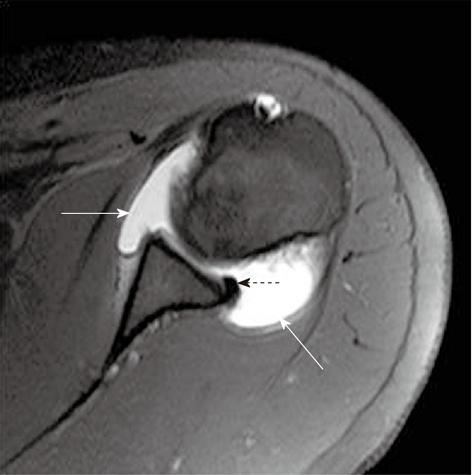
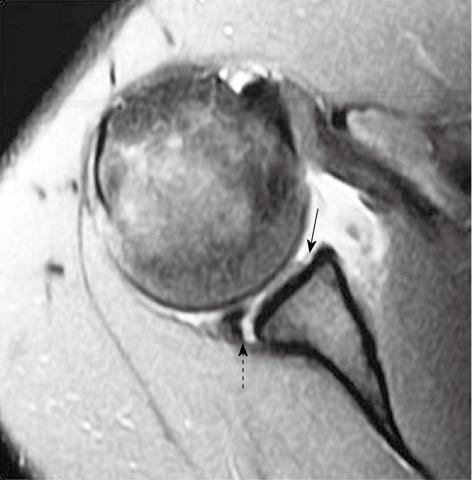
На аксиальной Т1 взвешенной томограмме плечевого сустава с жироподавлением визуализируются передний и задний пучки нижней плечелопаточной связки (прямые стрелки). Задние отделы губы визуализируются в виде патологически не измененной гипоинтенсивной структуры (пунктирная стрелка), передняя губа у этого пациента отсутствует с рождения (вариант Буфорда).
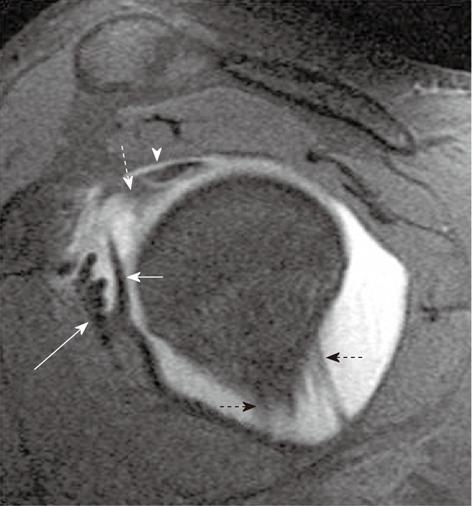
На Т1 взвешенной МР-томограмме с жироподавлением в сагиттальной плоскости визуализируется патологически не измененная верхняя плечелопаточная связка (белая пунктирная стрелка), находящаяся ниже внутрисуставной части сухожилия длинной головки бицепса (стрелка-указатель). Видна также средняя плечелопаточная связка в виде гипоинтенсивного тяжа (короткая прямая стрелка), расположенная с медиальной стороны от сухожилия подключичной мышцы (длинная прямая стрелка). Черными пунктирными стрелками отмечены передний и задний пучки нижней гленохумеральной связки
Описаны три варианта прикрепления передних отделов суставной капсулы и средней плечелопаточной связки:
-
Тип I: передний отдел суставной капсулы прикрепляется к периферическим отделам передней части суставной губы либо к ее основанию
-
Тип II: капсула прикрепляется к суставной поверхности лопатки (гленоиду) в непосредственной близости к основанию суставной губы
-
Тип III: капсула прикрепляется более медиально вдоль шейки лопатки
Проиллюстрированы различные варианты прикрепления передних отделов суставной капсулы (A: тип I; B: тип II; C: тип III)
Вращательная манжета не на всем протяжении сохраняет свою непрерывность: на небольшом участке между верхним краем сухожилия подключичной мышцы и нижним краем сухожилия подостной мышцы имеется небольшой структурный дефект, который на фоне травмы может обуславливать возникновение нестабильности.
На Т1 взвешенной косой аксиальной МР-томограмме с жироподавлением визуализируется дефектный участок вращательной манжеты (стрелки) — вариант нормы
Сухожилие длинной головки бицепса плеча, начинаясь в области надсуставного бугорка, проходит в передних отдела полости плечевого сустава через открытый участок вращательной манжеты, прежде чем перекинуться через межбугорковую борозду. На наиболее краниальных аксиальных срезах сухожилие выглядит как гипоинтенсивный тяж, идущий параллельно нижней гленохумеральной связке.
КАК ДЕЛАЮТ МРТ ПЛЕЧЕВОГО СУСТАВА
Стандартное лучевое исследование плечевого сустава выполняется в трех плоскостях. Наиболее важную информацию позволяют получить сканы в косой корональной плоскости, выполненные параллельно лопатке и сухожилию подостной мышцы. Сагиттальные сканы выполняются в плоскости, перпендикулярной плоскости суставной поверхности лопатки (гленоида). Суставной хрящ и суставная губа лучше всего визуализируются в аксиальной и косой корональной проекциях на изображениях, взвешенных по протонной плотности или на последовательностях градиентного эхо. Сухожилия вращательной манжеты оцениваются в сагиттальной и косой корональной плоскости, при этом наилучшей последовательностью считается Т2 ВИ с жироподавлением. В косой сагиттальной плоскости появляется возможность оценить как сухожилия вращательной манжеты целиком, так и мышцы, и «окно» вращательной манжеты. В случае травмы Т1 ВИ не столь применимы и выполняются в только в косой корональной плоскости.
МР-артрография плечевого сустава
Применимость МР-артрографии в оценке нестабильности плеча и патологических изменений хряща подтверждена исследованиями. МР-артрография может быть как прямой, так и непрямой (таблица 2). Техника прямой МР-артрографии включает в себя следующие основные моменты: введение контрастного вещества на основе гадолиния в полость сустава и непосредственное выполнение сканов в трех плоскостях, при этом обычно используется Т1 с жироподавлением. Суставная губа и плечелопаточные связки также становятся лучше различимыми после введения контраста в полость сустава. Единственный недостаток этого метода исследования заключается в возможности пропуска внутреннего разрыва вращательной манжеты, во избежание чего исследование дополняется Т2 ВИ с жироподавлением в косой корональной плоскости. Исследование плечевого сустава в положении абдукции и наружной ротации плеча позволяет добиться увеличения чувствительности и специфичности диагностики патологических изменений гленохумеральных связок и суставной губы.
В России МР-артрография применяется редко ввиду относительной инвазивности и общей нацеленности лучевых диагностов на преимущественно первичные, «скрининговые» исследования.
Техники МР-артрографии и их недостатки
|
Техника |
Описание |
Преимущества |
Недостатки |
|
Непрямая артрография |
Внутривенное введение контрастного вещества на основе гадолиния с последующим выполнением МР-сканов (после интенсивной физической нагрузки на сустав) |
Простота выполнения, отсутствие необходимости внутрисуставного введения контраста |
Отсутствие растяжения сустава, вероятность пропуска патологических изменений связок |
|
Прямая артрография: передний доступ |
Введение контраста в полость сустава передним доступом под контролем УЗИ или рентгеноскопии. Инъекция выполняется в точке между нижней 1/3 и верхними 2/3 в проекции сустава спереди |
Растяжение сустава позволяет лучше оценить патологические изменения со стороны суставной губы и связок |
Необходим опыт при осуществлении инвазивной процедуры; возможно повреждение структур, стабилизирующих плечевой сустав спереди; все остальные риски внутрисуставных инъекций |
|
Прямая артрография: задний доступ |
Введение контраста в полость сустава задним доступом под контролем УЗИ или рентгеноскопии |
Возможность лучшей оценки связок и суставной губы из-за растяжения сустава; отсутствие негативного воздействия на передние структуры, возможность использования при передней нестабильности |
Инвазивность вмешательства, необходимость опыта в его осуществлении; возможность повреждения задних поддерживающих структур и все остальные риски внутрисуставных инъекций |
|
Прямая артрография: передне-верхний доступ |
Введение контраста в полость сустава передне-верхним доступом через «окно» во вращательной манжете плеча под контролем УЗИ или рентгеноскопии |
Возможность оценки патологических изменений со стороны связок и суставной губы, адекватное растяжение сустава |
Инвазивность вмешательства, необходимость опыта при его выполнении, вероятность повреждения капсулы в области «окна» вращательной манжеты |
При непрямой МР-артрографии контрастное вещество на основе гадолиния вводится внутривенно, а сканирование начинается после того, как оно проникает в полость сустава через хорошо васкуляризованную синовиальную выстилку (что может занять несколько минут). Тем не менее, эта техника не позволяет добиться растяжения сустава (по сравнению с прямой артрографией).
При выполнении процедуры необходимо соблюдать определенные предосторожности с целью недопущения попадания воздуха в полость сустава, что может привести к ложному впечатлению об отрыве или разрыве суставной губы (Илл. 7). Концентарция гадолиния должна быть четко измерена, т. к. введение неразбавленного препарата приводит к появлению диффузного низкоинтенсивного сигнала в полости плечевого сустава.
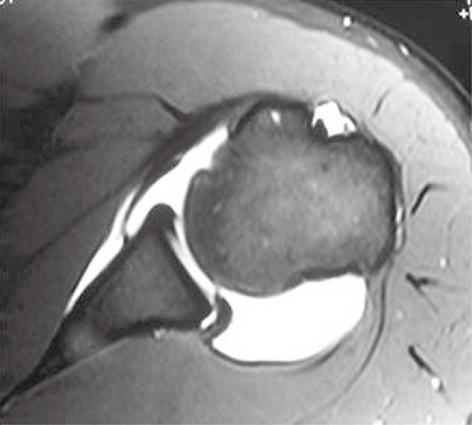
Прямая МР-артрография плеча. На аксиальной Т1 взвешенной МР-томограмме с жироподавлением определяется артефакт (стрелка), обусловленный попаданием воздуха в полость сустава. Воздух выглядит гипоинтенсивным и располагается в независимых (верхних) отделах, что позволяет отличить его от свободных внутрисуставных тел.
МРТ ПРИЗНАКИ НЕСТАБИЛЬНОСТИ ПЛЕЧЕВОГО СУСТАВА
При передней нестабильности на МРТ может обнаруживаться большое количество изменений костей и связочного аппарата.
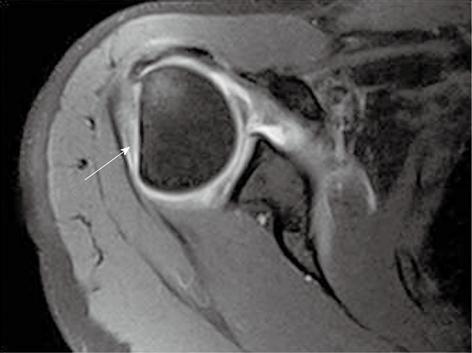
Повреждение Хилла-Сакса
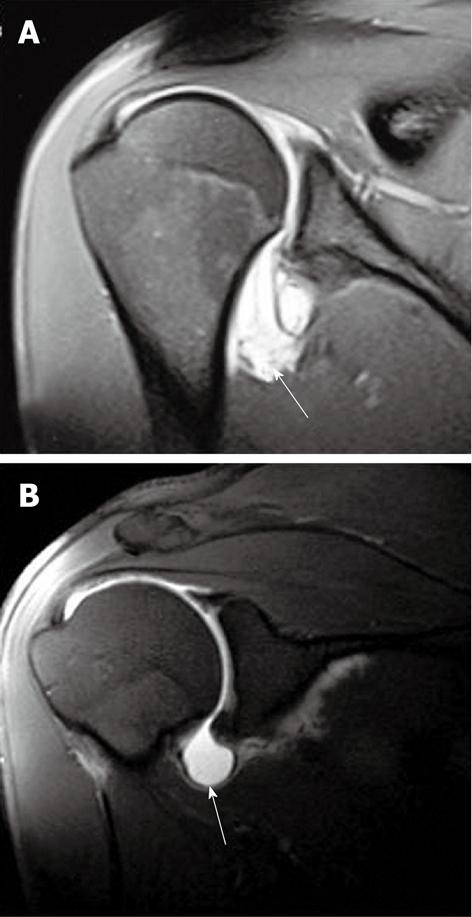
Повреждение Хилла-Сакса чаще всего сочетается с передней нестабильностью плечевого сустава: оно представляет собой отрыв кортикального слоя большого бугорка плечевой кости в задневерхних отделах, импрессионный (вдавленный) перелом в совокупности с отеком костного мозга в острую фазу.
МРТ при повреждении Хилла-Сакса: на аксиальной Т1 взвешенной МР томограмме с жироподавлением визуализируется дефект костной ткани в области задне-верхнего отдела большого бугорка плечевой кости (стрелка)
«Классическое» повреждение Банкарта
Повреждение Банкарта является наиболее распространенным вариантом травмы суставной губы, проявляющимся разрывом ее нижней передней части в совокупности с повреждением периоста. Повреждение Банкарта может затрагивать только хрящ либо хрящ и костный «ободок» суставной впадины лопатки — гленоида (костное повреждение Банкарта) и обычно сочетается с повреждением Хилл-Сакса. Описаны также несколько других вариантов этой травмы, включая повреждение Пертеса, передний отрыв суставной губы и связок по типу «рукава» — anterior labroligamentous periosteal sleeve avulsion (ALPSA), сочетанное повреждение суставной губы и хряща гленоида.
Классическое повреждение Банкарта на МРТ. Виден отрыв передних нижних отделов суставной губы от края суставной поверхности лопатки (гленоида). Контраст, введенный в полость сустава, заполняет зазор между оторванным участком суставной губы и краем гленоида
Костное повреждение Банкарта на МРТ. Визуализируется задне-нижний разрыв суставной губы в сочетании с повреждением костных структур гленоида
При традиционной МРТ нижняя передняя часть суставной губы выглядит гипоинтенсивной либо отсутствует. При дегенеративных изменениях в суставной губе интенсивность сигнала от нее может усиливаться в режимах Т2* или Т2 с жироподавлением. После артрографии может обнаруживаться контрастное вещество между суставной губой и краем гленоида.
Повреждение Пертеса
Впервые повреждение (разрыв суставной губы гленоида без нарушения целостности надкостницы лопатки), названное затем его именем, описал Пертес в 1905 г. Разрыв суставной губы обычно не сопровождается смещением ее фрагментов и при традиционном МР-исследовании нарушения нормального анатомического положения суставной губы обнаружить не удается. При МР-артрографии, особенно если исследование выполнено с абдукцией и наружной ротацией плеча, увеличивается вероятность обнаружения поражения Пертеса, поскольку в этой позиции нижняя плечелопаточная связка и нижняя передняя часть суставной капсулы находятся под нагрузкой. Но, тем не менее, повреждение Пертеса остается трудным для диагностики как при использовании традиционной МРТ, так и МР-артрографии.
Как предположить повреждение Пертеса? На косой аксиальной МР-томограмме плечевого сустава в положении абдукции и наружной ротации плеча определяется разрыв суставной губы в передних нижних отделах (стрелка) без повреждения надкостницы
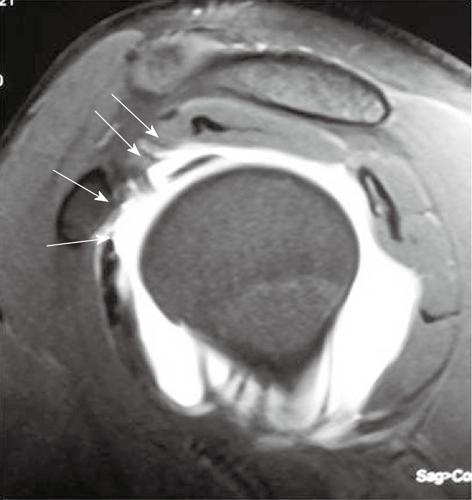
Повреждение ALPSA
Повреждение ALPSA (передний отрыв суставной губы и связок по типу «рукава»), впервые описанное Neviaser, обозначается как отрыв и «скручивание» кнутри нижних отделов суставной губы и связок (вдоль шейки лопатки), что обусловлено хронической травмой. Основным отличительным моментом этого повреждения от повреждения Пертеса является смещение оторванного участка губы и связок, а то время как при повреждении Пертеса смещения не происходит или оно выражено минимально. При повреждении ALPSA остается интактной надкостница лопатки в передних отделах (в то время как при повреждении Пертеса происходит нарушение ее целостности), из-за чего оторванная часть губы и связок смещаются медиально и книзу, одновременно скручиваясь вдоль шейки лопатки.
Тип повреждения ALPSA на МР-томограммах. Определяется передний отрыв суставной губы и связок по типу «рукава» у пациента с периодически повторяющимся передним вывихом головки плечевой кости. А: на аксиальной Т2 взвешенной томограмме правого плечевого сустава с использованием последовательности градиентного эха определяется неровный контур передне-нижних отделов суставной губы, видны гипоинтенсивные фрагменты ткани, расположенные вдоль шейки лопатки (стрелка). В: на Т1 ВИ с жироподавлением определяется смещение оторванного участка губы и связок кнутри вдоль шейки лопатки (стрелка)
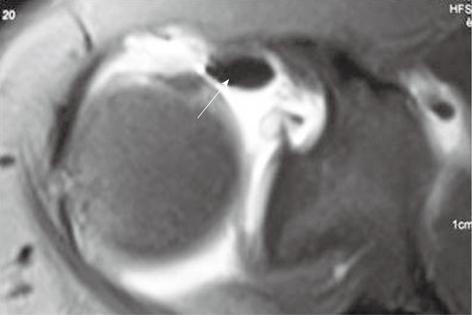
Cочетанное повреждение суставной губы и хряща гленоида (GLAD)
Это повреждение, также описанное Neviaser, представляет собой поверхностный разрыв передних нижних отделов суставной губы в сочетании с повреждением суставного хряща в передне-нижней части гленоида. Использование внутрисуставного контрастирования позволяет при выполнении МР-артрографии визуализировать мельчайшие разрывы на уровне передних нижних отделов кольца гленоида. Также необходимо обращать внимание на наличие внутрисуставных свободных тел, представляющих собой оторванные фрагменты суставного хряща.
На аксиальной МР-томограмме, взвешенной по протонной плотности, определяется повреждение суставной губы и суставного хряща гленоида у пациента с разнонаправленной нестабильностью плечевого сустава. Не визуализируются передние отделы суставной губы; виден разрыв прилежащих отделов суставного хряща гленоида (прямая стрелка). Также обнаруживается разрыв задних отделов суставной губы и хряща заднего края гленоида (пунктирная стрелка)
Повреждение верхних передних и задних отделов суставной губы 5 типа
Повреждения передних верхнего и заднего отделов суставной губы (SLAP), описанные Snayder et al., изначально подразделялись на 4 различных, но связанных друг с другом типа, позднее (Maffet et al.) было добавлено еще 3 типа, а в настоящее время выделяют 10 типов этого повреждения. И, хотя SLAP сопровождается неспецифической симптоматикой (боль, блоки и щелчки в суставе), 5 тип повреждения часто проявляется передним вывихом плеча. На сагиттальной МРТ (либо при МР-артрографии) может обнаруживаться полный разрыв губы.
Отрыв передней плечелопаточной связки от плечевой кости
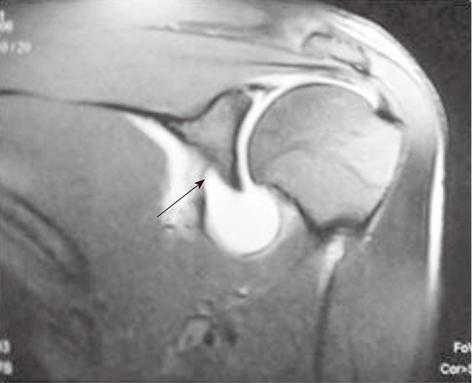
При передней нижней нестабильности чаще всего обнаруживается отрыв передней гленохумеральной связки от плечевой кости, который может сочетаться с разрывом передних отделов суставной губы у пациентов с передней нестабильностью. У них, если не обнаруживается первичное повреждение Банкарта, необходимо исключить отрыв передней гленохумеральной связки, для чего полость плечевого сустава должна быть туго заполнена контрастом (либо выпотом). На корональной МР-томограмме подмышечный карман в норме должен иметь вид U-образной структуры, в то время как при повреждении форма его может изменяться (становится J-образной при отрыве передней гленохумеральной связки вследствие смещения книзу нижней гленохумеральной связки (симптом буквы J).
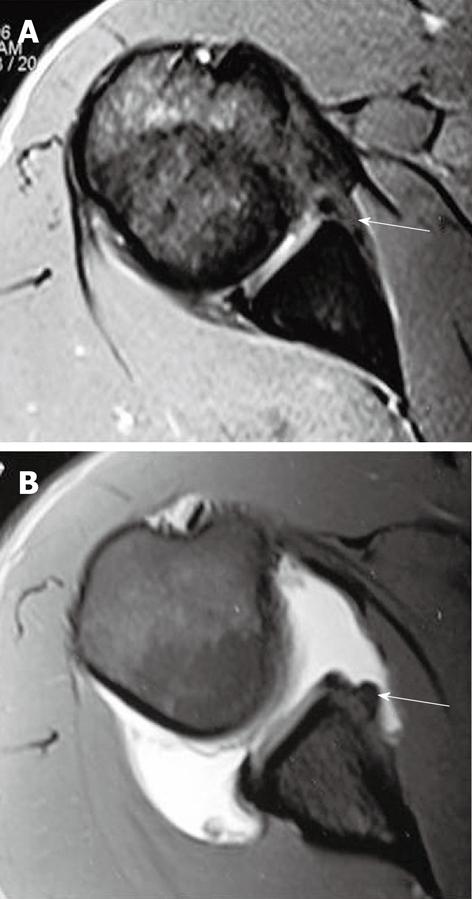
Отрыв передней плечелопаточной связки от плечевой кости у пациента с хронической передней нестабильностью плечевого сустава. А: на корональной Т1 взвешенной томограмме с жироподавлением подмышечный канал имеет вид буквы J, в то время как в норме он напоминает букву U (на томограмме B)
Отрывной перелом плечевой кости при повреждении плечелопаточных связок
Эта разновидность травмы представляет собой отрыв множественных мелких фрагментов кортикального слоя головки плечевой кости в зоне прикрепления нижней плечелопаточной связки; встречается реже, чем предыдущий вариант.
Отрыв нижней плечелопаточной связки от гленоида (GAGL)
Встречается реже; характеризуется отрывом нижней плечелопаточной связки в области нижнего полюса гленоида без повреждения нижних отделов суставной губы.
На корональной Т1 TSE МР-томограмме с жироподавлением определяется отрыв переднего пучка нижней гленохумеральной связки от гленоида (стрелка)
ПОВРЕЖДЕНИЕ ВРАЩАТЕЛЬНОЙ МАНЖЕТЫ
Разрыв ротаторной манжеты чаще встречается у пожилых людей и сочетаются с передним или задним вывихом головки плечевой кости (частота встречаемости составляет 30% в возрастной группе до 40 лет и 80% в возрасте свыше 60 лет).
На корональной МР-томограмме правого плечевого сустава у пациента с вывихом плеча в острой фазе определяется полный разрыв сухожилия подостной мышцы с ее сокращением, или ретракцией (стрелка)
«Окончатый» разрыв вращательной манжеты
«Окончатый» разрыв вращательной манжеты обычно не выглядит как полное нарушение целостности волокон, его ограничивающих. Вместо этого определяется истончение, неравномерность или нарушение протяженности капсулы на ограниченном участке. При этом «золотым стандартом» диагностики подобных повреждений является артроскопия. МР-артрография, в особенности Т2 ВИ в сагиттальной и аксиальной плоскостях, также могут применяться для диагностики.
Варианты нормальной анатомии, имитирующие разрывы суставной губы
Отверстие под суставной губой, которое обычно располагается на двух часах в передних верхних отделах по краю гленоида, является вариантом нормальной анатомии, однако требует дифференциальной диагностики с повреждением Банкарта, при котором поражаются обычно передне-нижние отделы суставной губы (изолированное повреждение передне-верхних отделов суставной губы встречается редко, преимущественно у спортсменов-метателей (ядра, молота и т. д.) с жалобами на боль на высоте абдукции. Также при повреждении Банкарта края дефекта обычно неровные, в то время как при нормальном анатомическом варианте суставного отверстия они гладкие.
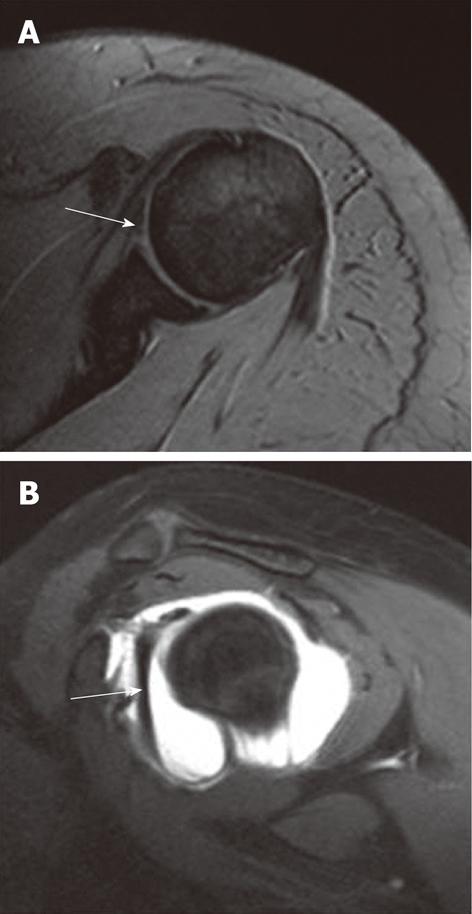
Комплекс Буфорда определяется как врожденное отсутствие передне-верхних отделов суставной губы в сочетании с утолщением средней плечелопаточной связки, напоминающей струну, которая на аксиальных томограммах может имитировать оторванную суставную губу при повреждении Банкарта. Тем не менее, использование томограмм в косой сагиттальной проекции позволяет сделать правильное заключение.
Комплекс Буфорда. А: на аксиальной Т2 взвешенной томограмме с использованием последовательности градиентного эха определяется отсутствие передних отделов суставной губы; визуализируется также утолщенная структура, характеризующаяся гипоинтенсивным сигналом, расположенная в передних отделах (стрелка), которая ошибочно может принята за оторванный участок суставной губы. B: на Т1 взвешенной томограмме в косой сагиттальной плоскости с подавлением сигнала от жира определяется утолщение средней гленохумеральной связки (стрелка) в виде тяжа, прикрепляющейся к гленоиду в верхних отделах, приблизительно на уровне 12 часов
Обратное повреждение Хилла-Сакса
Этот вариант травмы представляет собой импрессионный перелом передне-верхне-внутренних отделов головки плечевой кости и часто сочетается с обратным повреждением Банкарта (разрывом задних отделов суставной губы гленоида).
Обратное повреждение Хилл-Сакса и обратное повреждение Банкарта у пациента с задней нестабильностью. На Т1 взвешенной TSE аксиальной томограмме определяется гемартроз, заднее смещение головки плечевой кости и обратное повреждение Хилл-Сакса (прямая стрелка). Определяется также задний разрыв суставной губы (обратное повреждение Банкарта) (пунктирная стрелка)
Обратное повреждение HAGL
В некоторых случаях при задней нестабильности возникает полный отрыв задних отделов суставной капсулы от шейки плечевой кости в сочетании с разрывом заднего пучка нижней плечелопаточной связки.
Обратное повреждение GLAD
Это (не так давно описанное при задней нестабильности плечевого сустава) повреждение представляет собой нарушение целостности хряща суставной впадины лопатки между 7 и 9 часами.
Повреждение Беннетта
Повреждение Беннетта – разрыв заднего края суставной губы с отрывом суставной капсулы, в некоторых случаях возникающий на фоне переднего подвывиха. При повреждении этого типа может обнаруживаться внесуставной оссификат полукруглой формы (в виде «полумесяца») в задних отделах, лучше всего видимый на КТ, и часто пропускаемый при артроскопии (поскольку находится вне полости сустава).
Задне-верхний разрыв суставной губы
Это повреждение часто сочетается с наличием кист вблизи суставной губы и наблюдается у пациентов с задней нестабильностью. В возникновении заднего разрыва играют роль повторяющиеся микротравмы, например, у спортсменов-метателей (молота, копья, диска и т. д.), кроме того, разрывы заднего края суставной губы могут обнаруживаться даже при передней нестабильности. Кисты, обнаруживаемые вдоль края суставной губы, часто сочетаются с ее повреждением, однако их сообщение с полостью сустава часто не удается обнаружить на МРТ.
На аксиальной МР-томограмме определяется задний разрыв суставной губы без смещения ее фрагментов. Точка прикрепления передних отделов суставной капсулы смещена медиально вдоль шейки лопатки (вариант нормы)
ПРИВЫЧНЫЙ ВЫВИХ ПЛЕЧА: ОПЕРАЦИЯ
Хирургическое лечение направлено на восстановление поврежденных структур сустава и, по мере возможностей, восстановление его нормальной функции.
Какие операции применяются при нестабильности плечевого сустава?
-
Артроскопическое вмешательство через небольшой разрез (минимально инвазивная процедура)
-
Открытое хирургическое вмешательство через разрез большего размера и под непосредственным визуальным контролем
-
Реабилитация: временная иммобилизация с использованием слинга, затем физические упражнения для восстановления подвижности плечевого сустава и предотвращения рубцевания
В последнее время увеличивается частота использования металлических якорей с целью восстановления целостности хрящевой губы и капсулы плечевого сустава при артроскопических вмешательствах на фоне гленохумеральной нестабильности.
Как выглядит суставная губа после операции на МРТ? После якорной фиксации суставной губы по краю суставной поверхности между ними не должно обнаруживаться гипоинтенсивных участков. МРТ является превосходным инструментом при исследовании плечевого сустава после оперативных вмешательств при подозрении на рецидивное повреждение; при подозрении на септический артрит должны использоваться Т1 ВИ с контрастным усилением.
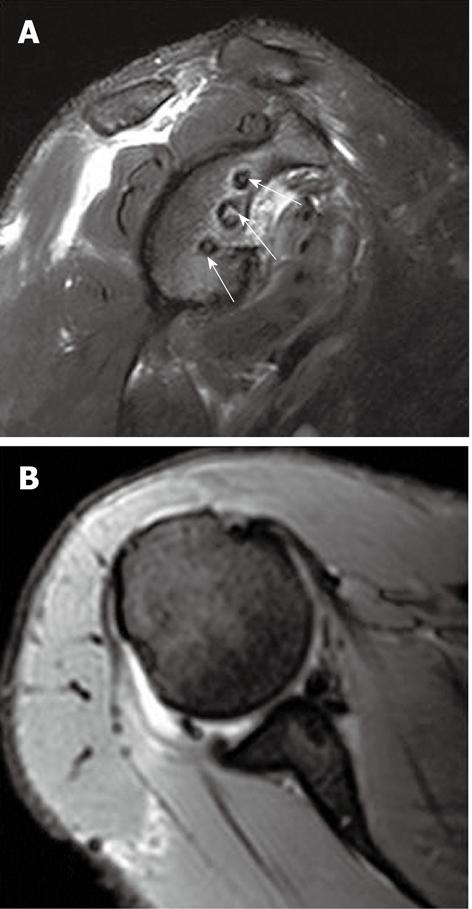
Ожидаемые изменения после артроскопического восстановления целостности внтурисуставных структур при помощи якорей при повреждении Банкарта. На Т2 TSE МР-томограммах в косой корональной плоскости (А) и в аксиальной плоскости (В) визуализируются три якоря; при этом не определяется жидкостного содержимого между соединенными краями суставной губы и суставной капсулой
Неанатомические восстановительные вмешательства (Putty—Platt, Bristow-Helfet) обычно не используются в качестве изначального хирургического метода лечения.
Могут также обнаруживаться осложнения, обусловленные оперативным вмешательством, которые включают в себя:
-
Повреждение подмышечного нерва
-
Повреждение подключичной мышцы
-
Гематому
-
Присоединение инфекции
-
Септический артрит
-
Гетеротопическую оссификацию
ПРИВЫЧНЫЙ ВЫВИХ ПЛЕЧЕВОГО СУСТАВА: ЛЕЧЕНИЕ БЕЗ ОПЕРАЦИИ
Чаще всего пациенты с хронической нестабильностью плечевого сустава лечатся консервативными методами, если при этом не удается добиться уменьшения выраженности болевой симптоматики и купирования нестабильности, могут применяться хирургические методы.
Методы консервативного лечения включают в себя:
-
Изменение режима физической активности, избегание нагрузок, которые усугубляют симптоматику
-
Нестероидные противовоспалительные средства (напр., ибупрофен) с целью уменьшения отека и воспаления
-
Физиотерапия: упражнения на растяжение мышц плеча, программа физических упражнений для дома
Текст составлен на основе материалов https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3194043/
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине