Методы визуализации нервной системы, такие как КТ, МРТ или ПЭТ-КТ продолжают активно развиваться применительно к пациентам с опухолями головного мозга. В настоящее время методы, основанные выявлении на физиологических процессов, дополняют высокоразрешающую структурную визуализацию. Методы визуализации остаются значимым неинвазивным подходом, позволяющим положительно влиять на особенности ведения пациентов с опухолями головного мозга. В этой статье представлен обзор последних достижений методов клинической нейровизуализации. Будут обсуждены основные методики магнитно-резонансной томографии (МРТ) и их применение в диагностике, лечении, планировании операционного вмешательства, интраоперационной навигации и наблюдении пациентов с опухолями головного мозга. Будут рассмотрены преимущества, ограничения и недостатки структурной визуализации, диффузионно-взвешенных методов, МР-спектроскопии, перфузионных методов, позитронно-эмиссионной томографии/МРТ, а также функциональных методов. Таким образом, представленная в обзоре информация обеспечивает основу для понимания роли современных визуализационных методов в ведении пациентов с опухолями головного мозга.
Введение
Современные методы нейровизуализации крайне важны для клинического наблюдения и ведения пациентов с опухолями головного мозга. Неинвазивные техники нейровизуализации позволяют получать при обследовании таких пациентов комплексную информацию о функциональных нарушениях, гемодинамике, метаболизме, генетических, клеточных и гистологических особенностях опухолей головного мозга. Эти инструментальные методы успешно применяются для диагностики и оценки опухолей головного мозга на предоперационном этапе, для планирования хирургического вмешательства и интраоперационного контроля, для мониторирования и оценки ответа на лечение и прогноза пациента, а также для лучшего понимания воздействия того или иного способа лечения на головной мозг. Проводимые в настоящее время исследования ставят своей целью развитие, оценку и внедрение в клиническую практику усовершенствованных нейровизуализационных методов, которые могут помочь в установлении диагноза, определении факторов развития заболевания у данного пациента, выборе и осуществлении соответствующего лечения с учетом уникальных биологических особенностей каждой конкретной опухоли, а также в своевременном выявлении неудачи лечения и возможных ассоциированных осложнений.
В данной статье представлен обзор наиболее актуальной информации по использованию нейровизуализационных методов у пациентов с опухолями головного мозга. Будут обсуждены основные методики МРТ и их применение в диагностике опухолей головного мозга, планировании и проведении лечения, а также в динамическом наблюдении таких пациентов. Будут отмечены преимущества, ограничения и сложности диффузионно-взвешенных методов, МР-спектроскопии, перфузионных методов, позитронно-эмиссионной томографии (ПЭТ) и функциональных методов. Детальное обсуждение физических основ МРТ как метода выходит за рамки данного клинического обзора и будет лишь кратко упомянуто в соответствующих разделах. Мы намерены обсудить современное клиническое применение данных методов в ежедневной оценке и лечении пациентов с опухолями головного мозга.
Биологические и генетические аспекты опухолей головного мозга
Всемирная Ассоциация здравоохранения (ВОЗ) дает классификацию опухолям головного мозга, основываясь преимущественно на их злокачественности: под 1й степенью злокачественности понимаются относительно неагрессивные опухоли, а к 4й степени злокачественности относятся опухоли с наиболее агрессивным ростом. Исторически, начиная с первого издания классификации в 1979 году, степени злокачественности определялись ВОЗ на основе гистологических характеристик опухоли, таких как митотическая активность, некроз и инфильтрация. Пересмотр классификации в 1993 году включил иммуногистохимический анализ в определение опухоли, а в 2000 был добавлен и генетический профиль. Последняя классификация опухолей центральной нервной системы (ЦНС) по ВОЗ была опубликована в 2007 году, и в ней также использовались генетические характеристики для определения опухоли и ее гистологических вариантов. Генетический и молекулярный профили опухоли все еще представляют собой большое поле для исследований с целью их дальнейшего диагностического, прогностического, терапевтического и радиологического применения.
Cтруктурные и высокоразрешающие визуализационные методы
Компьютерная томография была первым методом, примененным в ведении пациентов с опухолями головного мозга, но сейчас основным методом для таких больных является МРТ. На сегодняшний день роль КТ свелась, в основном, к экстренному получению снимков в случае подозрения на кровоизлияние, образование мозговой грыжи или гидроцефалию, хотя в принципе КТ позволяет обнаружить также и производимый опухолями масс-эффект, а также хорошо выявляет кальцинаты в таких опухолях, как олигодендроглиомы или менингиомы.
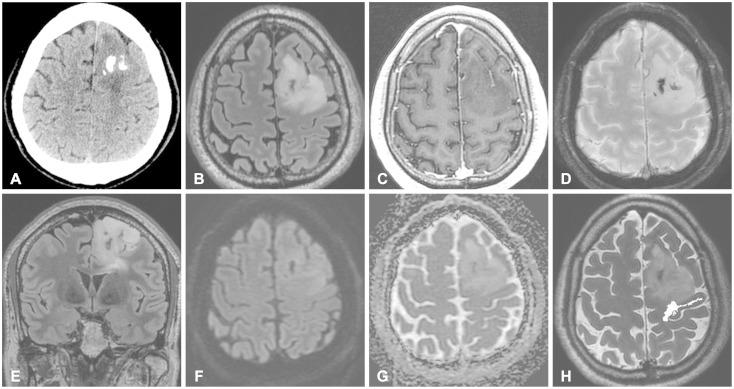
Рис.1. 57-летний мужчина с эпизодом потери сознания и судорожным припадком в анамнезе: вначале была выполнена КТ без контрастного усиления (А), в ходе которой было выявлено частично кальцифицированное объемное образование в левой лобной доле. Предоперационные МРТ-изображения: аксиальные Т2-изображения в режиме FLAIR (В), аксиальные Т1-изображения после контрастного усиления (С), аксиальные изображения в последовательности SWI (взвешенные по магнитной восприимчивости) (D), корональные Т2-взвешенные изображения в режиме FLAIR (Е), аксиальные диффузионно-взвешенные изображения (F), аксиальные карты кажущегося коэффициента диффузии (G) и ДТВ-трактография левого кортикоспинального тракта, наложенная на аксиальное Т2-взвешенное изображение (Н). Визуализирующееся на Т2/FLAIR изображении (В,Е и Н) гиперинтенсивное неконтрастируемое объемное образование с внутренними кальцинатами, видимыми на КТ (А) и на изображении, взвешенном по магнитной восприимчивости (D) представляло собой олигоастроцитому II степени злокачественности (мутация TP53 – отрицательно, мутация IDH1 – положительно, коделеция 1p19q — положительно). Была выполнена обширная тотальная резекция; пациент выжил. КТ – компьютерная томография; ДТВ – диффузионно-тензорная визуализация, FLAIR – режим инверсия-восстановление с подавлением сигнала от воды; МРТ – магнитно-резонансная томография; SWI – изображения, взвешенные по магнитной восприимчивости.
Структурные МРТ-последовательности играют наиболее важную роль в оценке и планировании лечения опухолей головного мозга. Стандартные последовательности в режиме спин-эхо включают в себя применение технологий FLAIR и получение Т1-взвешенных изображений до и после введения гадолиния. Исследование с такими ИП проводится, в основном, в двумерном формате или же с использованием особой трехмерной (3D) последовательности, которая переводится затем в ортогональную проекцию (3D-T2 FLAIR). Высокоразрешающие изоволюметрические последовательности, такие как высокоразрешающие 3D-T2 последовательности и изображения в режиме SPGR с гадолиниевым контрастным усилением, осуществляются, в основном, на предоперационном этапе с предварительно нанесенными маркерами для использования совместно с интраоперационным программным обеспечением. Подобным образом, получение контрастированных гадолинием изображений в последовательности T1 SPGR осуществляется с использованием стереотаксической рамки еще до проведения стереотаксической хирургической операции. Кроме этого, в рутинном порядке используют высокоразрешающие 3D T2 ИП в режиме градиентного эха, такие как SWI (изображения, взвешенные по магнитной восприимчивости). Такие последовательности очень чувствительны к компонентам крови и к кальцинатам, и могут быть полезны для визуализации постлучевых микрогеморрагий.
Основная роль структурных методов МРТ в первоначальной оценке опухоли головного мозга заключается в определении общего расположения опухоли (например, интрааксиальное или экстрааксиальное расположение), установлении точной локализации опухоли в структуре головного мозга для планирования лечения и проведения биопсии, оценке объемного воздействия на головной мозг, систему желудочков и сосуды, и, наряду со стандартными МР-последовательностями, в постановке предварительного диагноза. Экстрааксиальные опухоли, такие как менингиомы, шванномы и опухоли основания черепа, в большинстве случаев (но не всегда) могут быть отличены от интрааксиальных опухолей. Дифференциальный диагноз интрааксиальных опухолей зависит от возраста пациента и от наличия иного первичного опухолевого очага.
Постановка диагноза с учетом специфического типа опухоли может оказаться непростой задачей, но зачастую правильный диагноз может быть определен при помощи сравнительно небольшого списка возможных вариантов. Контрастное усиление указывает на локальное нарушение гемато-энцефалического барьера и является ключевым признаком, наблюдаемым во многих опухолях головного мозга и других объемных образованиях. В случае глиом контрастное усиление обычно соответствует низкодифференцированной опухоли; впрочем, некоторые высокодифференцированные глиомы, как, например, пилоцитарные астроцитомы у детей, обычно накапливают контраст, в то время как некоторые низкодифференцированные глиомы, напротив, не контрастируются.
Перитуморозный отек на изображениях T2/FLAIR обычно характеризуется гиперинтенсивным сигналом в зоне, окружающей основную массу объемного образования. Иногда – например, в случае метастазирования – такая картина представляет собой преимущественно вазогенный отек вокруг опухоли; впрочем, при глиомах перитуморозный отек обычно соответствует инфильтративному отеку, обусловленному инвазией опухолевых клеток в областях измененного сигнала наT2/FLAIR-изображении без контрастного усиления. Количество очагов также является важным фактором, который следует учитывать, поскольку большое количество очагов может указывать на некоторые особые патологии, в частности, на метастатический процесс. Впрочем, метастазы могут быть единичными; единичными могут быть и имитирующие опухоль очаги, такие как участки демиелинизации или абсцессы головного мозга. Другими возможными отличительными характеристиками, на которые следует обращать внимание, являются кисты и узловые пристеночные компоненты (наблюдаемые при низкодифференцированных опухолях – гемангиобластоме, пилоцитарной астроцитоме, ганглиоглиоме и плеоморфной ксантоастроцитоме), кальцинаты (обычно при олигодендроглиомах), участки некроза и кровоизлияния (обычно в высокодифференцированных глиомах, а кровоизлияния также и при некоторых метастазах).
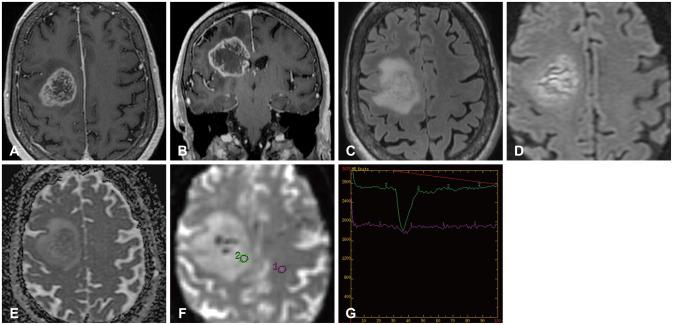
Рис.2. Пациентка 78 лет, поступила с головокружением, шаткостью при ходьбе и дизартрией, отмечавшимися на протяжении 6-8 недель. Полученные дооперационно МР-изображения: аксиальное Т1-взвешенное после введения контраста (А); корональное Т1-взвешенное после введения контраста (В); аксиальное Т2 в режиме FLAIR (С), аксиальное диффузионно-взвешенное (D), аксиальная карта распределения кажущегося коэффициента диффузии (Е), аксиальное DSC-изображение (dynamic susceptibility contrast) и соответствующая кривая перфузии (G). На Т1-взвешенных изображениях с контрастным усилением видна опухоль правой лобной доли с неравномерным характером контрастирования в виде ободка вокруг образования и центральным участком некроза. Зона усиленного сигнала вокруг опухоли на Т2-изображении в режиме FLAIR (С) наиболее вероятно соответствует инфильтративному клеточному отеку. Объемное образование характеризуется ограниченной диффузией и низкими значениями ИКД (D и Е), а также увеличенным кровотоком по сравнению с противоположной стороной (F и G) с возвратом кривой перфузии к первоначальному уровню, что соответствует первичной глиальной опухоли. ККД – кажущийся коэффициент диффузии; DSC — dynamic susceptibility contrast; FLAIR – режим инверсия-восстановление с подавлением сигнала от воды; МРТ – магнитно-резонансная томография.
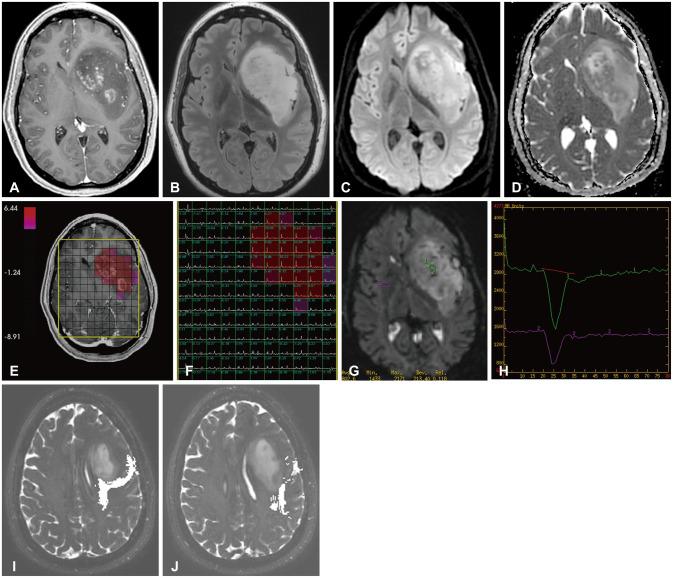
Рис. 3. Женщина 33 лет с глиобластомой левой островковой доли (делеция 19q, сохранность 1р, мутация IDH1, мутаций PTEN и EGFR нет), была доставлена с эпизодом синкопального состояния и судорожного приступа. Дооперационные МР-снимки: аксиальное Т1-взвешенное изображение с контрастным усилением (А), аксиальное Т2-изображение в режиме FLAIR (B), аксиальное ДВИ (С), ИКД-карта на аксиальных срезах (D), спектроскопия с распределением соотношения Cho/NAA, наложенная на аксиальное Т1-взвешенное изображение с контрастным усилением (Е); соответствующая спектроскопия и карта распределения соотношения Cho/NAA (F); соответствующая кривая перфузии (Н); ДТВ-трактография левого кортикоспинального тракта (I) и левого дугообразного пучка (J), наложенная на аксиальное Т2-взвешенное изображение. На Т1-взвешенном изображении с контрастным усилением (А) виден неравномерный очаговый характер контрастирования опухоли. На Т2-взвешенном изображении в режиме FLAIR (B) видна зона распространения неконтрастируемой гиперинтенсивной опухоли. Определяются участки ограниченной диффузии с низкими значениями ИКД (С и D), а также относительно повышенный кровоток по сравнению с противоположной стороной (G и Н) с возвратом кривой перфузии к изначальному уровню, что соответствует первичной глиальной опухоли. По данным спектроскопии (Е и F) определяется пик холина по отношению к NAA, что соответствует глиоме. ИКД – измеряемый коэффициент диффузии; DSC — dynamic susceptibility contrast; ДТВ- диффузионно-тензорная визуализация; ДВИ – диффузионно-взвешенное изображение; EGFR – рецептор к эпидермальному фактору роста; FLAIR – режим инверсия-восстановление с подавлением сигнала от воды; IDH — изоцитрат-дегидрогеназа; NAA – N-ацетиласпартат; PTEN – гомолог фосфатазы и тензина.
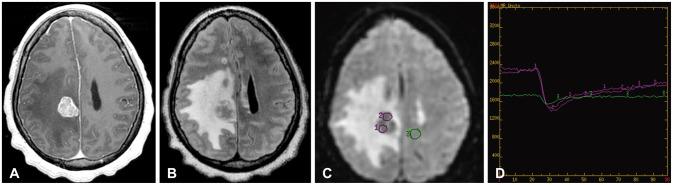
Рис.4. 49-летняя женщина с анамнезом головных болей и обмороков на протяжении последних двух месяцев; в прошлом – правая лобэктомия по поводу доброкачественной опухоли легкого с МРТ-картиной единичного объемного образования в правой поясной извилине, после выполнения резекции оказавшимся метастазом аденокарциномы (метастаз немелкоклеточного рака легкого). Дооперационно выполненные МР-изображения: аксиальное Т1-взвешенное МРИ с контрастным усилением (А); аксиальное Т2-взвешенное изображение в режиме FLAIR (В); аксиальное DSC-перфузионное изображение (С); соответствующая кривая перфузии (D). На Т1-взвешенном МРТ с контрастным усилением (А) видно единичное накапливающее контраст образование. На Т2-взвешенном изображении в режиме FLAIR (В) определяется большое количество перитуморозного вазогенного отека. В режиме DSC (C и D) определяется повышенный объем кровотока по сравнению с противоположной стороной без возврата кривой перфузии к первоначальному уровню, что свидетельствует в пользу единичного метастаза, а не глиомы. DSC – режим dynamic susceptibility contrast, FLAIR – режим инверсия-восстановления с подавлением сигнала от воды; МРИ – МР-изображение.
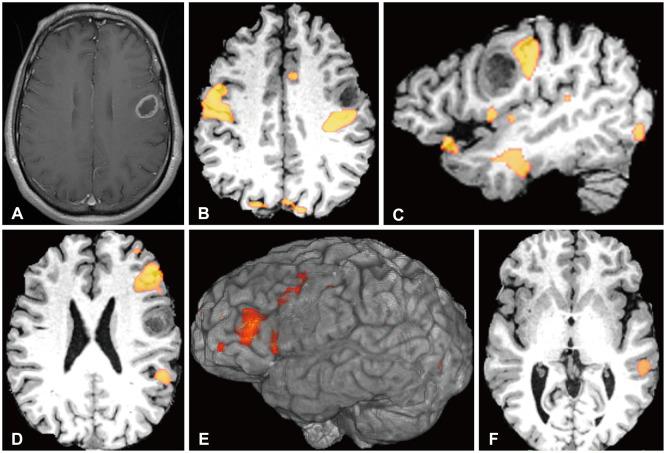
Рис.5. 64-летний мужчина, поступил с моторной афазией, дизартрией и недавно диагностированной глиобластомой (без мутации в IDH1, с делецией PTEN, без амплификации EGFR), была выполнена субтотальная резекция. Дооперационные МР-изображения: аксиальное Т1-взвешенное МРИ с контрастным усилением (А), на котором визуализируется периферическое объемное образование, накапливающее контраст; карты task-фМРТ в режиме BOLD, наложенные на анатомические изображения (В-F) (изображения приведены с разрешения Pratik Mukherjee, MD, PhD). При выполнении парадигмы движения языка была выявлена билатеральная активация зон кверху от сильвиевой борозды и около роландовой борозды; как показано на аксиальном (В) и сагиттальном (С) изображениях, с левой стороны эта зона достигает спереди задних границы опухоли. При выполнении мысленной визуальной вербальной задачи была выявлена активность речевой моторной зоны слева (D и E) кпереди от опухоли с затрагиванием ее нижне-переднего края (не показано на снимке). При выполнении парадигмы пассивного слушания была выявлена функциональная активность сенсорной речевой зоны слева (F), отдельно от опухоли. EGFR – рецептор к эпидермальному фактору роста; фМРТ – функциональная магнитно-резонансная томография; IDH — изоцитрат-дегидрогеназа; МРИ – магнитно-резонансное изображение; PTEN – гомолог фосфатазы и тензина.
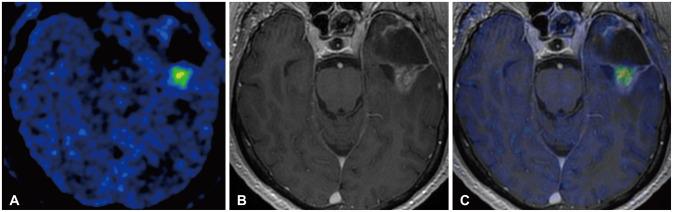
Рис. 6. ПЭТ/МР-исследование в одномодальном режиме c FMISO, выполненное у 65-летнего мужчины с рецидивирующей анапластической астроцитомой левой височной доли III степени злокачественности по ВОЗ. На одновременно выполненном аксиальном изображении ПЭТ c FMISO, Т1-взвешенном изображении с контрастным усилением (В), совмещенных Т1-взвешенном после контрастного усиления и ПЭТ/МР с FMISO изображениях визуализируется рецидив опухоли, характеризующийся очагом накопления контраста у заднего края пострезекционной полости в передней части левой височной доли. В этой зоне отмечается повышенный захват FMISO. FMISO – 18F-фторизоимидазол; ПЭТ – позитронно-эмиссионная томография; ВОЗ – всемирная организация здравоохранения.
Многие из подобных радиологических признаков важны для динамического наблюдения пациентов с уже выявленными опухолями головного мозга. Согласно пересмотренным результатам деятельности рабочей группы по оценке ответа на лечение в нейроонкологии, под полным ответом на лечение в случае высокодифференцированных глиом подразумевается полная регрессия накопления контраста образованием со стабильными или регрессировавшими изменениями сигнала в режиме Т2/FLAIR у пациента, не получающего терапии кортикостероидами; под частичным ответом понимается отсутствие новых очагов, уменьшение на ≥50% накопления контраста образованием и стабильные или регрессировавшие изменения сигнала в режиме Т2/FLAIR у пациента, получающего фиксированные или уменьшенные дозы кортикостероидов; стабильным течением болезни считается отсутствие новых очагов, уменьшение на <50%, или увеличение на <25% накопления контраста образованием и стабильные или регрессировавшие изменения сигнала в режиме Т2/FLAIR у пациента, получающего фиксированные или уменьшенные дозы кортикостероидов; течение болезни называется прогрессивным, если обнаруживается любой новый очаг, наблюдается прирост более 25% в накоплении контраста и значительные изменения сигнала в режиме Т2/FLAIR. Эти оценочные критерии составили основу для общей характеристики опухоли, но в них не учтены многие тонкости постоперационного периода.
Т.н. псевдоответ на лечение наблюдается в установленных опухолях в виде контрастного усиления в ответ на терапию бевацизумабом – антиангиогенным препаратом, используемым в лечении рецидивирующей глиобластомы. С другой стороны, псевдопрогрессирование может выглядеть в виде увеличения накопления контраста опухолью и изменения сигнала в режиме Т2/FLAIR. Псевдопрогрессирование часто ассоциировано с лучевой терапией и лечением темозоламидом – в этих случаях оно наблюдается примерно у 20% пациентов (приблизительно ½ пациентов с первоначальным «прогрессированием» на снимках); кроме этого, оно может наблюдаться чаще при опухолях с метилированным промотором MGMT. Исследования в рамках динамического наблюдения и стандартные МР-последовательности могут быть полезны для оценки псевдо-ответа и псевдо-прогрессирования. Основанные на Т2-взвешенном режиме последовательности, такие как SWI, могут визуализировать микрогеморрагии, которые развиваются со временем у ряда пациентов, получающих лучевую терапию. Такие микрогеморрагии предположительно указывают на отдаленный токсичный эффект лучевой терапии на микрососудистую сеть головного мозга.
Диффузионно-взвешенные изображения
Методика ДВИ позволяет оценить диффузию молекул воды в тканях и рассчитать ИКД. ДВИ является рутинно применяющейся последовательностью, которая стала обязательной при обследовании пациентов с инсультом, но также может быть полезной в оценке опухолей головного мозга. Было показано, что значения ИКД, рассчитываемые по ДВИ, обычно оказываются пониженными в высококлеточных опухолях, таких как лимфома ЦНС, медуллобластома, глиома высокой степени злокачественности, и очень сильно сниженными в вязких средах, например, в абсцессах головного мозга. Что касается глиом, низкие значения ИКД оказывались свойственны глиомам высокой степени злокачественности по сравнению с опухолями низкой степени злокачественности и указывали в целом на худший прогноз независимо от злокачественности опухоли. Подобным образом, при первичной лимфоме ЦНС низкие значения ИКД были связаны с худшим прогнозом. Также было показано, что значения ИКД оказывались выше в зоне измененного сигнала в режиме T2/FLAIR в вазогенном перитуморозном отеке вокруг метастазов по сравнению с более высококлеточным инфильтративным перитуморозным отеком в режиме T2/FLAIR, наблюдаемым при глиобластомах, хотя эти данные не нашли подтверждения в других исследованиях.
При получении снимка непосредственно после операции часто можно увидеть небольшие очаги сниженной диффузии в ложе операции, что указывает на нежизнеспособную ткань опухоли или ишемизированную ткань головного мозга, пострадавшую в ходе операции. Эти небольшие очаги послеперационных повреждения могут быть следствием множества факторов, включающих хирургическое повреждение, ретракцию тканей, повреждение сосудов и деваскуляризацию. Клиническое значение таких радиологических находок заключается в понимании того, что эти очаги в дальнейшем могут давать контрастное усиление и нормализацию уровня ИКД на последующих изображениях при вероятном развитии инсульта, и, таким образом, контрастное усиление не должно быть ошибочно принято за прогрессирование опухолевого заболевания.
ДВИ и количественные измерения ИКД могут также быть полезны в определении псевдоответа на лечение и псевдопрогрессирования. При псевдоответе на терапию бевацизумабом ДВИ помогает определить стабильное состояние опухоли или же ее рост, несмотря на недостаточное контрастирование вследствие антиангиогенного эффекта бевацизумаба. Анализ гистограммы ИКД-карт также использовался для демонстрации более низкой выживаемости пациентов с рецидивирующей глиобластомой после лечения бевацизумабом. В определении возможного псевдопрогрессирования опухоли ДВИ/ИКД также могут оказаться потенциально полезными. Было показано, что пониженные значения ИКД более соответствуют прогрессированию по сравнению с псевдопрогрессированием, предположительно вследствие большей клеточности истинной опухоли по сравнению с отеком, связанным с воспалительным ответом при псевдопрогрессировании.
Диффузионно-тензорные изображения (ДТИ) делают обследование более полным по сравнению со стандартным ДВИ благодаря дополнительным параметрам и возможностям. Методика ДТИ основана на анизотропной диффузии, характеризирующейся собственными векторами (направлением) и собственными значениями (амплитудой), которые могут использоваться для вычисления многих параметров. ДТИ и другие подобные преимущественно исследовательские методы, такие как диффузионная спектральная томография, диффузионно-куртозисная томография, метод tract density и многие другие позволяют еще лучше визуализировать микроструктуру и целостность белого вещества головного мозга. Фракционная анизотропия (ФА), средняя диффузионная способность, плотность пробега (track density), нейрональная плотность и множество других величин, рассчитываемых по этим методикам предоставляют еще больше возможностей для изучения опухолей головного мозга и эффектов лечения. В настоящее время ДТИ является клинически более важным исследованием, чем ДТИ-трактография, которая может в объеме отображать проводящие тракты белого вещества с целью облегчения навигации. Трактография конртикоспинального тракта обычно накладывается на объемное Т2-взвешенное изображение в высоком разрешении, полученное в режиме SPGR после введения гадолиниевого контраста; это производится с целью лучшей интраоперационной навигации, чтобы избежать повреждения кортикоспинального тракта. ФА, рассчитанная по ДТИ, является величиной, отображающей направленность диффузии воды и используемой в качестве показателя целостности белого вещества при многих состояниях. Показано, что ФА снижается в кажущемся нормальным белом веществе после лучевой терапии и, таким образом, позволяет лучше оценить токсическое действие облучения на ткань мозга пациентов с опухолями головного мозга. Также было выяснено, что ФА повышается в зоне инфильтративного перитуморозного отека, окружающего низкодифференцированные глиомы по сравнению с вазогенным отеком вокруг метастазов, что, предположительно, может быть объяснено более упорядоченным характером отека при глиомах.
Перфузионная томография
Двумя основными методами перфузионной МРТ являются получение Т2*-взвешенных изображений в режиме DSC (динамической восприимчивости контраста) и Т1-взвешенных изображений в режиме динамической перфузии с контрастным усилением (DCE). Метод DSC заключается в отслеживании объема крови после первого болюсного введения контраста, а DCE оценивает стабильную проницаемость. Оба метода могут быть использованы для получения различных перфузионных параметров, таких как церебральный объем крови (CBV) и коэффициент трансэндотелиального переноса (Ktrans). Мечение артериального спина представляет собой еще одну перфузионную технику без использования контраста, которая может доказать свою пользу в будущем, но пока не была достаточно исследована и применена у пациентов с опухолями головного мозга. Сложность получаемых данных, состоящих из вычисляемых по пикселям гемодинамических параметров, а также большая разнородность опухолей мозга делают интерпретацию результатов весьма затруднительной.
Относительный церебральный объем крови (rCBV), представляющий собой вычисленное значение CBV в отношении к таковому с противоположной стороны, является наиболее часто используемым параметром, получаемым из DSC; он считается маркером ангиогенеза. rCBV также может быть полезен для различения низко- и высокодифференцированных глиом, поскольку было показано, что низкодифферецированным глиомам соответствует более высокое значение rCBV по сравнению с опухолями низкой степени злокачественности. Впрочем, применять это на практике следует с осторожностью, потому что олигодендроглиомам могут соответствовать высокие значения rCBV. При метастазах также могут отмечаться высокие значения rCBV, подобные таковым при низкодифференцированных глиомах, но, впрочем, для метастазов характерно наличие высокопроницаемых капилляров внутри опухоли, что может привести к утечке контраста в болюсную фазу и, в результате, кривая интенсивности сигнала может не вернуться к первоначальному уровню (рис.4).
Подобный паттерн, обусловленный наличием высокопроницаемых капилляров, наблюдается и при опухолях хороидного сплетения. Также было выяснено, что повышение rCBV более характерно для более высококлеточного перитуморозного инфильтрата вокруг низкодифференцированных глиом в режиме T2/FLAIR по сравнению с вазогенным перитуморозным отеком в этом же режиме вокруг метастазов. DSC также может использоваться в различении опухолеподобных очагов демиелинизации и низкодифференцированных глиом, поскольку опухолеподобным очагам демиелинизации обычно свойственны более низкие значения rCBV. Кроме этого, режим DSC может быть полезен в динамическом наблюдении пациентов с подтвержденными опухолями головного мозга, поскольку рецидив или остаточная опухоль характеризуются более высокими значениями rCBV по сравнению с псевдо-прогрессированием или постлучевым некрозом в случае глиом и метастазов.
Основным измеряемым показателем, получаемым по данным DCE-перфузионного МРТ, является Ktrans, характеризующий микрососудистую проницаемость. DSE-перфузионная томография используется реже, чем DSC, но обладает некоторыми теоретическими преимуществами, включающими лучшее пространственное разрешение и меньшее количество артефактов. DSE потенциально может быть использовано для отличения высокодифференцированных глиом от низкодифференцированных, которым свойственны более высокие значения Ktrans, видимо, вследствие более высокой капиллярной проницаемости, характерной для низкодифференцированных глиом.
Роль режима DCE в оценке ответа на лечение не была так тщательно изучена, как в случае DSC, но сообщалось, что при помощи этого режима можно отличить рецидив или прогрессирование опухоли от псевдопрогрессирования путем использования максимальной скорости нарастания контрастирования в начальной фазе контрастирования. DCE-перфузионные изображения обладают потенциальными преимуществами над DSC-перфузионными изображениями вследствие большей устойчивости к выявлению артефактов, более высоким пространственным разрешением и возможностью построения трехмерных изображений.
МР-спектроскопия
МРС позволяет оценить метаболический профиль исследуемой ткани. Самыми легко распознаваемыми метаболитами при проведении 1H-МР-спектроскопии и представляющими, таким образом, наибольший интерес при диагностике и наблюдении опухолей головного мозга, являются N-ацетиласпартат (NAA) с величиной химического сдвига около 2,0 ррm, креатин (Сr) с величиной химического сдвига около 3,0 ррm и холин (Cho) с величиной химического сдвига около 3,2 ррm. NAA считается преимущественно нейрональным маркером, Cr — маркером клеточного метаболизма, а Cho – маркером метаболизма клеточных мембран. Дополнительно используются пики липидных комплексов и лактата с величиной химического сдвига около 1,3 ppm, а также миоинозитол (около 3,5 ppm). Липиды и лактат считаются маркерами некроза и гипоксии, соответственно, а миоинозитол, предположительно, отражает целостность астроцитов и регуляцию внутримозгового осмотического давления.
МР-спектроскопический профиль глиом обычно характеризуется повышением Cho и снижением NAA. Cho не является опухолевым маркером, но отражает повышение метаболизма клеточных мембран, в то время как NAA представляет собой маркер нейронов. Абсолютные значения пиков при МР-спектроскопии обычно не используются; вместо этого анализ пиков различных метаболитов представляется в виде соотношения пиков друг к другу, Cho-NAA и Cho-Cr. МР-спектроскопия потенциально может быть использована для дифференциальной диагностики низко- и высокодифференцированных глиом, поскольку для глиом высокой степени злокачественности характерно более высокое значение соотношений Cho-NAA и Cho-Cr по сравнению с глиомами низкой степени злокачественности. Более того, увеличение отношения миоинозитола к креатину (миоинозитол лучше всего определять при коротком времени эхо – 35 мс) ассоциировано с высокодифференцированными глиомами. Повышение соотношений Cho-NAA и Cho-Cr в перитуморозной зоне в режиме T2/FLAIR вокруг накапливающей контраст опухоли также может использоваться для различения перитуморозного инфильтративного отека при низкодифференцированных глиомах, для которого характерно повышение данных соотношений как следствие клеточной природы изменения сигнала, и перитуморозного вазогенного отека вокруг метастазов. МР-спектроскопия также полезна при динамическом наблюдении пациентов с уже выявленными опухолями головного мозга. Некоторыми исследователями сообщалось, что повышение соотношений Cho-NAA и Cho-Cr может указывать на псевдопрогресирование или развитие постлучевого некроза; впрочем, на практике применение МР-спектроскопии для выявления этих состояний весьма затруднительно.
Пики липидов и лактата перекрываются на стандартной МР-спектроскопии и поэтому могут быть интерпретированы в качестве одного и того же метаболита; несмотря на то, что они по отдельности представляют различную и важную информацию, их пики могут быть неразличимы. МР-спектроскопия с выявлением пика лактата позволяет достоверно отделить двойной пик лактата от липидного пика. Этот режим представляет особый интерес, поскольку лактат является метаболитом, отражающим гипоксию и переход на анаэробный метаболизм, что отмечается в низко- и высокодифференцированных глиомах, в то время как липиды, являющиеся маркером некроза, характерны для низкодифференцированных глиом. Повышенные уровни лактата и липидов у пациентов с глиобластомой также ассоциированы с худшей выживаемостью.
Новым методом, пока применяющимся только в научных исследованиях, является гиперполяризованная МРТ с использованием 13C. Гиперполяризованные вещества с содержанием 13C характеризуются сильно повышенным сигналом, что дает возможность проследить за включением такого метаболического субстрата как пируват в биохимические реакции по ходу его превращения в аланин, лактат и бикарбонат. В исследованиях на головном мозге животных гиперполяризованный меченый 13C лактат был выявлен внутри опухолей, а вследствие лечения темозоламидом отмечалось снижение лактата. На животных моделях также было показано, что с использованием гиперполяризованной МРТ с 13C можно определить мутацию IDH1 путем анализа метаболитов гиперполяризованного 13C -альфакетоглутарата.
В функциональной МРТ (фМРТ) для оценки активности различных зон головного мозга используется BOLD-метод, чувствительный к относительным изменениям в уровне кислорода крови. Различают два основных метода фМРТ: на основе заданий, когда исследование проводится в ходе выполнения особых заданий или во время воздействия особых раздражителей (т.н. task-фМРТ), а также фМРТ, выполненную в покое, или фМРТ покоя, RS-фМРТ. В RS-фМРТ используются спонтанные низкочастотные колебания (<0.1 Гц) BOLD-сигнала для определения зон корреляции и анти-корреляции, которые формируют основу для определения сетей работы мозга, наиболее исследованной из которых является сеть пассивного режима работы мозга. Сосудистые опухоли потенциально могут влиять на BOLD-сигнал, но, несмотря на это, оба метода фМРТ были успешно применены у пациентов с опухолями головного мозга.
фМРТ с использованием заданий (task-фМРТ) может быть использована для предоперационной локализации зон коры, ответственных за речь и соматомоторные функции, и точность исследования при этом почти не отличается от таковой более инвазивных методов (рис.5). Таким образом, task-фМРТ была применена при планировании операционного вмешательства с целью определения взаимосвязи между функциональными речевыми зонами коры и опухолью. Было показано, что отображаемое на task-фМРТ расстояние от опухоли до функциональной зоны коры менее 1 см отражает степень постоперационного неврологического дефицита и, таким образом, связано с худшим неврологическим исходом.
RS-фМРТ также использовалась для выявления функциональных зон, ответственных за речь, в рамках планирования операции у пациентов с опухолями головного мозга, хотя по применению этого метода имеется меньше данных. RS-фМРТ обладает некоторыми определенными преимуществами по сравнению с task-фМРТ, в частности, благодаря отсутствию необходимости в задаваемой парадигме, поскольку позволяет проводить исследование у пациентов, которые не в состоянии выполнять требуемые задания (дети, пациенты с измененным когнитивным статусом и т.д.); кроме этого, RS-фМРТ способна ретроспективно получать множество сетей на основе единственной последовательности. Несмотря на то, что метод не очень изучен, некоторые исследования также показали возможность определения локализации соматосенсорной коры относительно опухоли при помощи RS-фМРТ. RS-фМРТ дает возможность изучения функциональных взаимосвязей внутри мозга, и, таким образом, представляет собой потенциально мощный метод для изучения здорового и измененного мозга. Он может быть применен в будущем не только для изучения влияния опухоли на головной мозг, но также для оценки лечения. На сегодняшний день имеется несколько небольших исследований, в которых была показана пониженная функциональная взаимосвязь в нейронных сетях пациентов с опухолями головного мозга, но, в любом случае, данный метод представляет большой простор для исследований в будущем.
ПЭТ/МРТ
Взаимноинтегрированная система ПЭТ/МРТ дает возможность осуществить современного уровня структурную МРТ одновременно с основанным на физиологическом накоплении радиофармпрепарата ПЭТ-исследованием, представляя, таким образом, область активных научных разработок. В идеале радиофармпрепарат должен характеризоваться наибольшим захватом клетками новообразования и минимальным захватом со стороны здоровых тканей организма. Высокая метаболическая потребность мозга и глиом в глюкозе и, следовательно, недостаточное контрастирование опухоли ограничивают применение 18F-фтордезоксиглюкозы в ПЭТ.
Новые радиоактивные метки, используемые для ПЭТ, дают возможность получения дополнительной информации о физиологии опухоли головного мозга. Аминокислотные метки, 11С-метионин (МЕТ) и 18F-фторэтилтирозин (ФЭТ) показали повышенный захват глиомами по сравнению с нормальной тканью головного мозга, а также более высокий уровень захвата клетками низкодифференцированной глиомы по сравнению с высокодифференцированными глиомами. Более того, использование таких меток может помочь в определении прогноза, поскольку худший прогноз связан с повышением МЕТ у пациентов с высокодифференцированными глиомами. Такие аминокислотные ПЭТ-метки также могут использоваться для различения рецидивирующей/прогрессирующей опухоли от псевдопрогрессирования или эффекта от лечения, поскольку относительное повышение сразу МЕТ и ФЭТ указывает на опухоль. Впрочем, клиническое применение МЭТ несколько ограничено вследствие малого периода полураспада (20,3 минуты) и необходимостью наличия циклотрона в зоне доступа. 18F-фтор-L-дофа (FDOPA) является дополнительным маркером синтеза аминокислот. Было показано, что захват FDOPA соответствует зонам с высокой пролиферацией и наблюдается в высоко- и низкодифференцированных глиомах. FDOPA также повышен в рецидивирующих или прогрессирующих опухолях по сравнению с зонами лучевого некроза.
ПЭТ с применением 18F-фторимидазола (FMISO) является неинвазивным методом, позволяющим выявить тканевую гипоксию физиологическим путем.
В нескольких исследованиях изучался захват FMISO как надежное средство количественной оценки тканевой гипоксии и разрабатывалась методология ПЭТ с FMISO. Предварительное исследование, в котором участвовало 22 пациента с глиобластомами, показало связь долучевого объема опухоли и степенью гипоксии ткани опухоли, измеренной при помощи ПЭТ с FMISO, а также более короткие сроки прогрессирования опухоли и меньшую выживаемость. Следовательно, понимание степени опухолевой гипоксии и ее распространенности может помочь в определении прогноза и соответствующего лечения пациентов с глиобластомами. Визуализационные маркеры гипоксии также могут быть использованы в качестве биомаркеров очагов, резистентных к лучевой терапии, и для получения представления о прогнозе пациента до начала проведения антиангиогенной терапии.
Заключение
Визуализационные методы в клиническом ведении пациентов с опухолями головного мозга продолжают развиваться, и в настоящее время ведущая роль принадлежит физиологической визуализации в дополнение к структурной визуализации высокого разрешения. По мере улучшения нашего понимания биологии опухолей головного мозга и развития визуализационных методов, открываются новые возможности положительных изменений в ведении пациентов с такими опухолями. Проводимые исследования нацелены на способы возможного сочетания современных нейровизуализационных методов с прогрессом в изучении генетики опухоли, ее лечения и нейрофизиологии. Многие из уже применяемых и развивающихся методов, обсужденных в этом обзоре, помогут получить в будущем дополнительные сведения о генетике опухоли и прогнозе таких пациентов. Современный уровень развития нейровизуализации в значительной степени позволяет улучшить предоперационную постановку диагноза, планирование хирургического вмешательства и лучевой терапии, а также оценку ответа на лечение. Таким образом, визуализационные методы остаются мощным инструментом, позволяющим улучшить качество ведения пациентов с опухолями головного мозга.
При составлении статьи были использованы материалы:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4426283/
Читать подробнее о Втором мнении
Читать подробнее о телемедицине